子宫内膜癌——防治新认识
子宫内膜癌是发生于子宫内膜的一组上皮性恶性肿瘤,好发于围绝经期和绝经后女性。为女性生殖道三大恶性肿瘤之一,占女性恶性肿瘤发病人数的3.88%,作为继宫颈癌之后第二常见的妇科恶性肿瘤,约占妇科恶性肿瘤的20%-30%。平均发病年龄为60岁,其中75%发生于50岁以上的妇女。
子宫内膜癌的高危因素
1、肥胖、高血压、糖尿病:称为子宫内膜癌三联征,有研究表明体重指数(BMI)每增加1个单位(kg/m2),子宫内膜癌的相对危险增加9%,与BMI<25的女性相比,BMI在30~35期间的女性发生子宫内膜癌的风险大约增加1.6倍,而BMI>35的女性发生子宫内膜癌的风险增加3.7倍。糖尿病患者或糖耐量不正常者患病风险比正常人增加2.8倍。高血压者增加1.8倍。

2、不孕不育:不孕不育会增加子宫内膜癌的风险,而与之相反,每次妊娠均可一定程度降低子宫内膜癌的发病风险。此外,末次妊娠年龄越高患子宫内膜癌的概率越低。
3、绝经延迟:晚绝经的妇女在后几年大多为无排卵月经,因此延长了无孕激素协同作用的雌激素刺激时间。
4、无排卵性疾病:如无排卵性月经异常、无排卵性不孕、多囊卵巢综合征(PCOS)等。由于无周期性排卵,子宫内膜缺乏孕激素拮抗,长期的单一雌激素作用致使子宫内膜发生增生,甚至癌变。
5、功能性卵巢肿瘤:有些卵巢肿瘤,如卵巢颗粒细胞瘤、卵泡膜细胞瘤等,常产生较高水平的雌激素,引起月经不调、绝经后出血、子宫内膜增生甚至内膜癌。应对存在上述疾病患者常规行子宫内膜活检。
6、长期服用单一雌激素:单一外源性雌激素治疗如达5年以上,发生子宫内膜癌的风险增加10~30倍。采用雌孕激素联合替代治疗则不增加罹患内膜癌的风险。
子宫内膜癌的症状
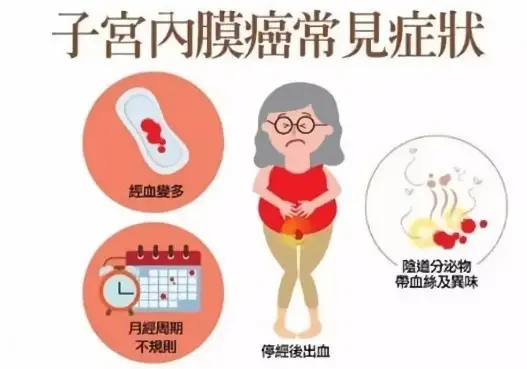
1、出血:90%的子宫内膜癌患者可表现为不规则阴道出血。围绝经期患者看表现为各种出血性月经紊乱,月经淋漓不尽、甚至大出血;绝经后患者可表现为少量的阴道出血,量一般较少。
2、阴道排液:早期表现为少量浆液性或血性分泌物;晚期可发生局部感染、坏死,排出恶臭的脓血样液体。
3、下腹部疼痛:若肿瘤累及宫颈口,引起宫腔积脓,可出现下腹部胀痛级痉挛样疼痛。绝经后女性由于宫颈管狭窄导致宫腔分泌物引流不畅,继发感染导致宫腔积脓,出现严重的下腹痛伴发热。
4、腹部包块:早期无明显体征变化;晚期子宫增大。
5、其他:晚期有贫血、消瘦、发热、恶病质等全身衰竭表现。
子宫内膜癌的诊断

1、病史及临床表现:对于绝经后阴道流血、绝经过渡期月经紊乱均应排除内膜癌再按良性疾病处理。
2、B超检查:经阴道B超检查可了解子宫大小、宫腔形状、宫腔内有无赘生物、子宫内膜厚度、肌层有无浸润及深度,为临床诊断及处理提供参考。
3、分段诊刮:是最常用最有价值的诊断方法。分段诊刮的优点是能获得子宫内膜的组织标本进行病理诊断,同时还能鉴别子宫内膜癌和宫颈管腺癌;也可明确子宫内膜癌是否累及宫颈管,为制定治疗方案提供依据。
4、其他辅助诊断方法:如子宫颈管搔刮及子宫内膜活检、细胞学检查、宫腔镜检查、血清检查等。
子宫内膜癌的治疗
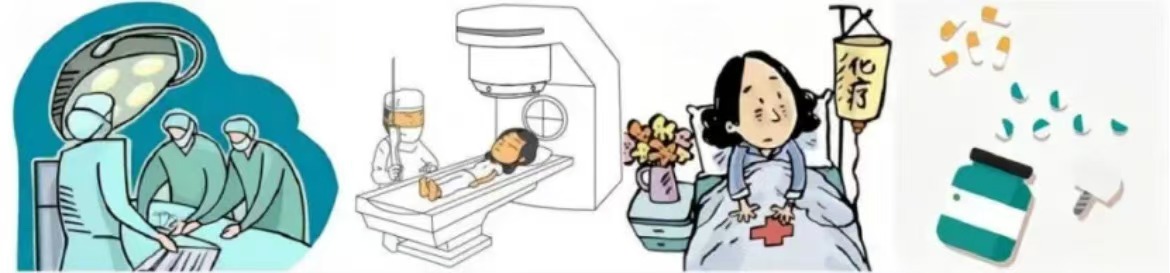
1、手术:是子宫内膜癌最主要的治疗方法。相当一部分早期子宫内膜癌患者可仅通过规范的手术即得以治愈,但对经手术-病理分期具有复发高危因素或者晚期患者,术后需要给予一定的辅助治疗。
2、放疗:单纯放疗仅适用于年老体弱及有严重内科合并症不能耐受手术或禁忌手术者,以及III期以上不宜手术者,包括腔内及体外照射。
3、化疗:为全身治疗,适用于晚期或复发子宫内膜癌,也可作为晚期或复发子宫内膜癌患者的综合治疗方法之一。
4、孕激素治疗:主要用于保留生育功能的早期子宫内膜癌患者,也可作为晚期或复发子宫内膜癌患者的综合治疗方法之一。
子宫内膜癌的预防
1、高危人群可每年筛查一次。
2、健康的生活方式。减少高脂肪、高热量食物摄入、忌烟酒。
3、提高对阴道异常出血的重视程度,尤其是围绝经期以及绝经后女性要注意。
4、在医师指导下正确使用雌激素制剂,切勿自行滥用含有雌激素成分的药物及保健品。
5、加强体育锻炼,提高自身免疫力。
总之,早期发现子宫内膜癌且得到规范的治疗,对改善预后至关重要。因此,女性若出现绝经后阴道出血、月经紊乱、经期延长、阴道排液、下腹疼痛等不适,需及时就医。对于已确诊为子宫内膜癌的患者,也不必谈“癌”色变,经过积极治疗和密切随访,保持良好的心态,增强自身免疫力,都可以改善预后。


